大腸の病気
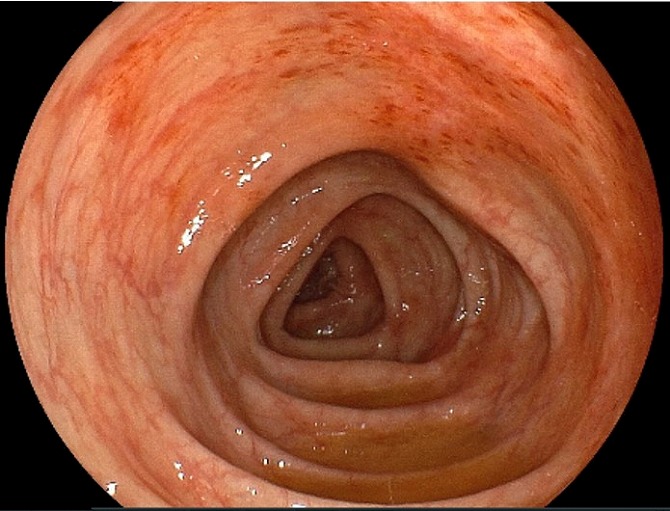
大腸は、直腸・結腸・盲腸に分けられ、水分と栄養分を吸収して不要になったものを肛門まで運びます。大腸疾患には腹痛、下痢、便秘、血便、下血、貧血など共通する症状が多く、早急な処置が必要なケースも少なくありません。ここでは主な大腸疾患についてご説明しています。
大腸炎
大腸に炎症を起こしている状態で、原因によってさまざまな疾患があります。
感染性腸炎
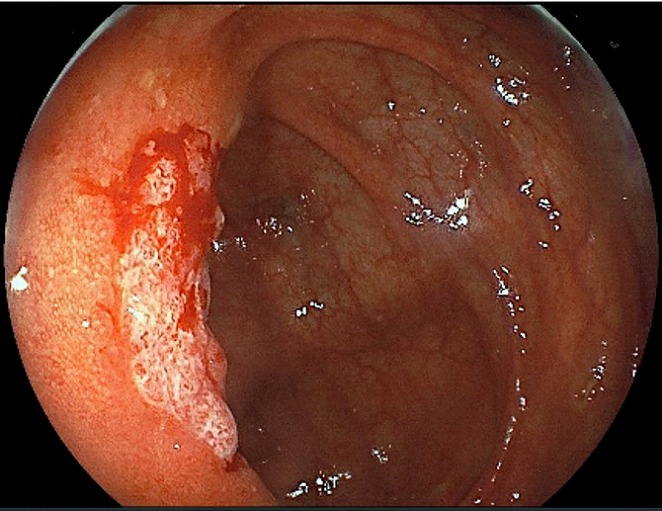 一般的には食中毒と呼ばれています。原因にはウイルス、細菌、寄生虫などがあり、主な症状には腹痛、嘔吐、下痢、発熱などがあります。
一般的には食中毒と呼ばれています。原因にはウイルス、細菌、寄生虫などがあり、主な症状には腹痛、嘔吐、下痢、発熱などがあります。
虚血性腸炎
大腸の血管が一時的に詰まって栄養や酸素の供給が阻害され、大腸に炎症や潰瘍を起こしています。生活習慣病などによる動脈硬化がある場合、便秘などで腸壁内圧が上昇して血管が詰まって発症すると考えられています。発症リスクが高いのは、糖尿病や膠原病、血管炎などがある高齢者です。突然、左下腹部に腹痛が起きて、その後血便を生じるケースが多くなっています。既往症や服用している薬、血液検査、腹部エコー(超音波)検査、大腸カメラ検査などにより診断します、軽度の場合には安静を保ち必要な場合は点滴を行います。重い場合には入院による治療が必要です。
炎症性疾患
近年増加傾向にある潰瘍性大腸炎やクローン病など、難病指定されている疾患を含みます。この2つの疾患は症状を起こす活動期と治まる寛解期を繰り返して悪化していきますが、適切な治療によって症状を抑えることも可能です。進行させてしまう前に専門医を受診することが重要です。
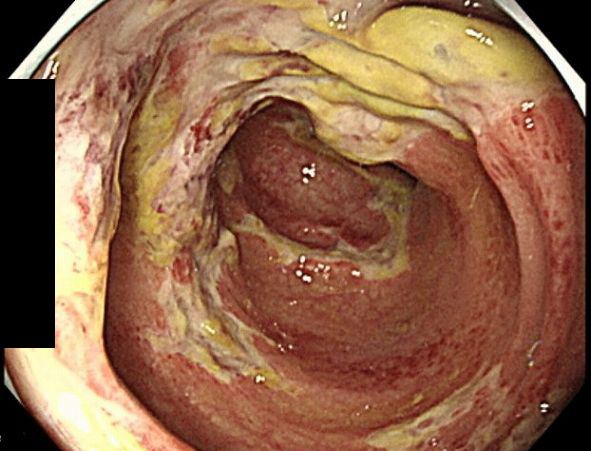
潰瘍性大腸炎
炎症によるびらんや潰瘍が大腸に生じる慢性疾患で、免疫異常が発症にかかわっていることはわかっていますが、はっきりした原因はわかっておらず、根治に導く治療法がないため難病指定されていて、医療費補助制度の対象となっています。ただし炎症を効果的に鎮める治療法があるため、適切な治療を続けることで症状を起こさない状態を長く続けさせることが期待できます。主な症状は、下痢、腹痛、血便、粘液便などがあり、進行すると発熱や頻脈などが現れることがあります。治療や症状再燃防止には5ASAを主に用い、炎症の程度によってステロイドの併用や免疫調整剤、生物学的製剤の使用も検討します。深い潰瘍や穿孔を起こすほど重症化する可能性がありますし、長期間炎症が続くと大腸がん発症につながる可能性があるため、専門医の受診が不可欠です。
クローン病
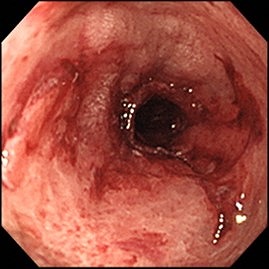 若年層の発症が多い傾向がありますが、高齢で発症するケースもゼロではありません。潰瘍性大腸炎と似た病気ですが、クローン病は口から肛門までの消化管すべてに発症する可能性があります。ただし、炎症や潰瘍が現れやすいのは小腸と大腸です。原因や根治に導く治療法がないことから難病指定されており、医療費補助制度の対象となっています。炎症を鎮める治療に加え、栄養療法なども併用して治療していきます。腸の狭窄や穿孔、腸閉塞、痔ろう、腹膜炎など合併症も多いため、専門医による継続的で適切な治療が必要です。
若年層の発症が多い傾向がありますが、高齢で発症するケースもゼロではありません。潰瘍性大腸炎と似た病気ですが、クローン病は口から肛門までの消化管すべてに発症する可能性があります。ただし、炎症や潰瘍が現れやすいのは小腸と大腸です。原因や根治に導く治療法がないことから難病指定されており、医療費補助制度の対象となっています。炎症を鎮める治療に加え、栄養療法なども併用して治療していきます。腸の狭窄や穿孔、腸閉塞、痔ろう、腹膜炎など合併症も多いため、専門医による継続的で適切な治療が必要です。
主な症状には、腹痛、下痢、発熱、血便、体重減少、貧血などがあり、目や関節などに症状を起こすこともあります。基本的に症状を解消したら寛解を長期間続ける治療を続けていきますが、重症化した場合には手術も検討されます。
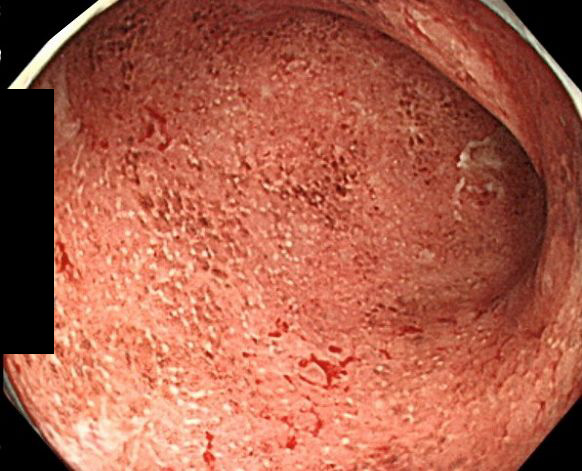
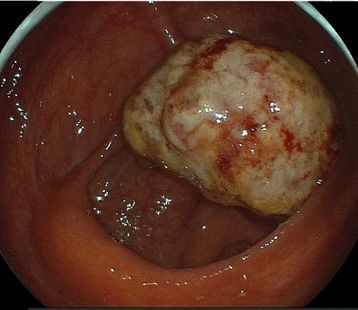
大腸ポリープ
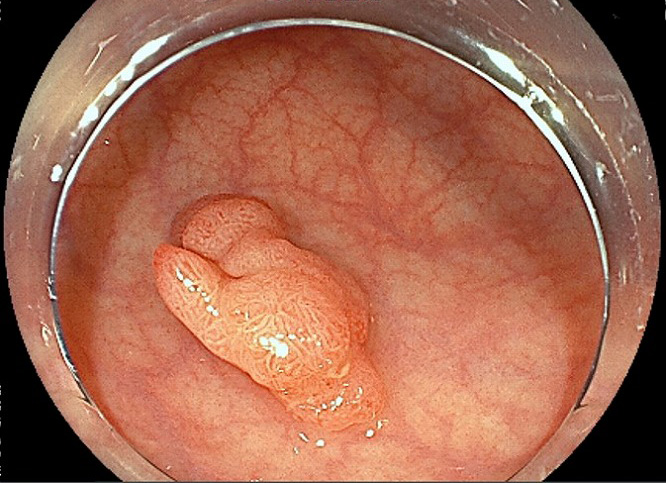 粘膜が隆起したイボのようなできものがポリープです。大腸ポリープは良性と悪性のある腫瘍性とすべてが良性の非腫瘍性があります。悪性の腫瘍はがんですが、良性の腫瘍性ポリープも放置すると大きくなってがん化する可能性があります。大腸ポリープはほとんどが無症状ですが、かなり大きくなると通過する便でこすれて出血を起こすことがあります。この出血を発見するために行われるのが便潜血検査です。便潜血検査陽性で精密検査を受け、大腸がんが発見されるケースは少ないのですが、この段階であれば内視鏡による楽な治療で完治も期待できます。そのため、陽性になった場合はできるだけ早く専門医を受診しましょう。
粘膜が隆起したイボのようなできものがポリープです。大腸ポリープは良性と悪性のある腫瘍性とすべてが良性の非腫瘍性があります。悪性の腫瘍はがんですが、良性の腫瘍性ポリープも放置すると大きくなってがん化する可能性があります。大腸ポリープはほとんどが無症状ですが、かなり大きくなると通過する便でこすれて出血を起こすことがあります。この出血を発見するために行われるのが便潜血検査です。便潜血検査陽性で精密検査を受け、大腸がんが発見されるケースは少ないのですが、この段階であれば内視鏡による楽な治療で完治も期待できます。そのため、陽性になった場合はできるだけ早く専門医を受診しましょう。
大腸カメラ検査で発見したポリープはその場で切除する日帰り手術が可能です。切除した組織は生検を行って確定診断ができます。陽性のポリープでも将来的にがん化する可能性があるため、切除することで将来の大腸がん予防につながります。
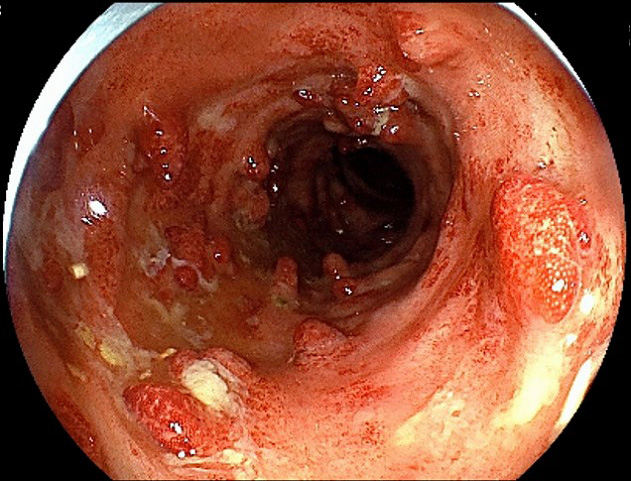
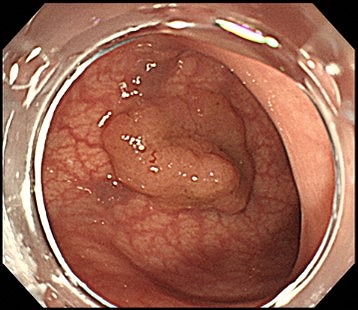
大腸がん
早期大腸がんには自覚症状がほとんどありません。進行すると血便、便秘と下痢を繰り返す、腹痛、腹部膨満感、貧血、便が細くなる、残便感、体重減少などの症状が現れます。
40歳を超えると大腸がん発症リスクが上昇しはじめるため。40歳を超えたら症状がない方にも定期的な大腸カメラ検査をおすすめしています。また、潰瘍性大腸炎やクローン病がある方、ご家族で大腸がんを発症された方がいるなどの場合には、40歳を待たずに大腸カメラ検査を受けることをおすすめしています。
過敏性腸症候群
急激な腹痛と下痢を起こす下痢型、腹痛をともなう便秘の便秘型、便秘と下痢を繰り返す交代型があり、それ以外に膨満感や無意識にガスがもれてしまうタイプもあります。大腸カメラ検査では粘膜の異常が見られませんが、蠕動運動など機能的な問題やストレスなどが発症にかかわっていると考えられています。適切な薬物療法や生活習慣の改善により治療が可能な病気ですから、体質だとあきらめてしまわず専門医の受診をおすすめします。
大腸憩室(けいしつ)、大腸憩室炎・憩室出血
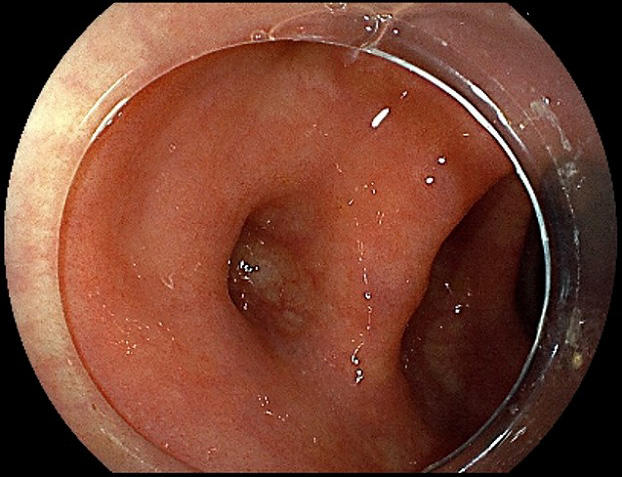 大腸憩室
大腸憩室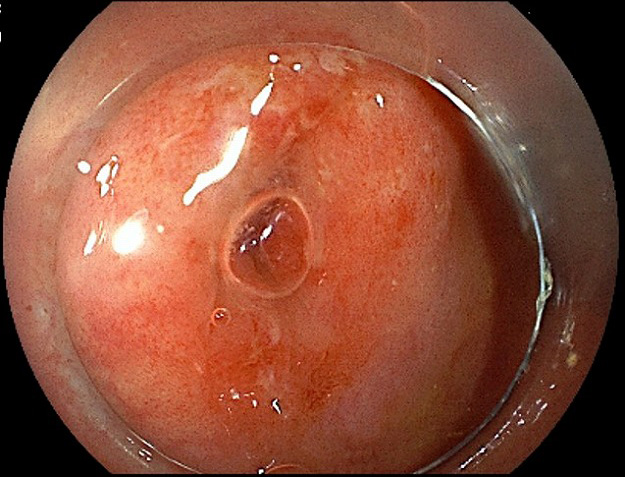 大腸憩室炎
大腸憩室炎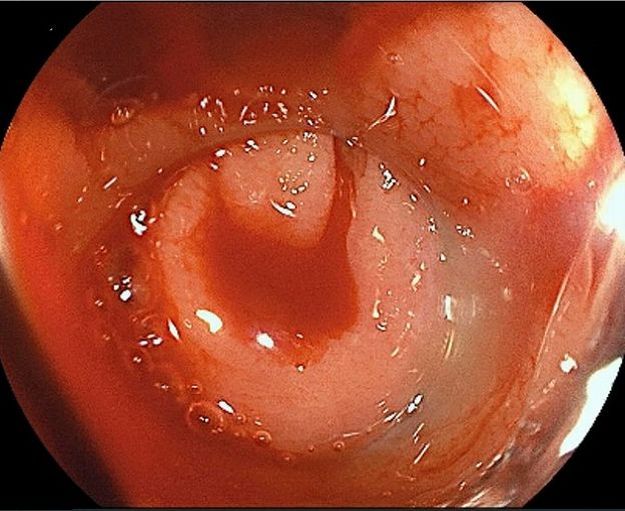 大腸憩室出血
大腸憩室出血
袋状に飛び出した憩室が炎症を起こしている状態です。憩室自体は症状を起こすことがないため経過観察で問題ありませんが、炎症・感染を起こした場合には適切な治療が必要です。症状には腹痛や便秘、下痢などが起こり、悪化すると発熱をともないます。腸閉塞や腹膜炎など重い合併症につながる可能性もあるため、専門医の受診が不可欠です。治療は絶食による安静、そして点滴です。治療後は再発を防ぐために排便習慣や食習慣などを含めた生活習慣改善が必要です